Лейкопения у ребёнка: без паники!

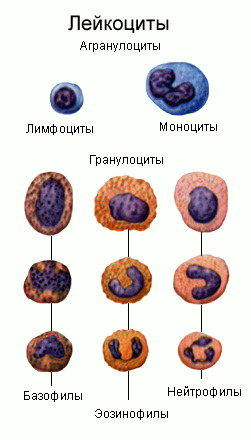
Лейкопения (нейтропения) у детей – уменьшение циркулирующих в крови лейкоцитов ниже 4500 на 1 мкл, или на 2000 меньше возрастной нормы. Лейкоциты снижаются за счет угнетения их образования или быстрого разрушения. Снижение числа лейкоцитов ниже 1500 на мкл называют агранулоцитозом – это крайнее проявление лейкопении.
Содержание
Классификация лейкопений
По происхождению лейкопении у детей бывают первичными (врожденными) и вторичными (приобретёнными).
Первичные (они же наследственные):
- наследственная нейтропения Костмана – снижение нейтрофилов ниже 300 в 1 мкл c компенсаторным повышением других клеток лейкоцитарного ряда, которые обеспечивают нормальное общее лейкоцитарное число.
- синдром Генслера – доброкачественная нейтропения с длительным циклическим течением, характерными нейтрофильными кризами (кратковременное падение уровней лейкоцитов);
- синдром Чедиака-Хигаси – нейтропения развивается за счёт снижения длительности жизни нейтрофилов. У детей с этим синдромом также наблюдается альбинизм (отсутствие пигментации роговицы).
Вторичные – спровоцированные влиянием различных факторов:
- физических (ионизирующее облучение);
- химических (лекарственные препараты – барбитураты, цитостатики, иммунодепрессанты, сульфаниламиды);
- биологических (экзогенные и эндогенные факторы).
К экзогенным биологическим факторам относят: бактерии, вирусы, паразиты, простейшие. Эндогенные биологические факторы – гормональные нарушения, воспалительные процессы.
Причины лейкопении у детей:
Инфекционного происхождения:
- сепсис;
- вирус герпеса 6 и 7 типа;
- тиф и паратиф.
Неинфекционного происхождения:
- ионизирующее облучение;
- острый лейкоз;
- системные заболевания соединительной ткани;
- анафилактический шок;
- плазмоцитома;
- болезнь Аддисона-Бримера;
- гиперспленизм (увеличение селезенки);
- метастазы опухолей в костный мозг;
- медикаментозная лейкопения.
Патогенетические механизмы лейкопений
- Нарушение образования лейкоцитов.
Лейкоцитарный росток очень чувствительный к разнообразным патологическим влияниям, поэтому факторов, вызывающих угнетение образования лейкоцитов, много. На дифференцировку лейкоцитов влияют расстройства механизма гуморальной регуляции в результате гипотиреоза (снижение уровня гормонов щитовидной железы), гипокортицизма (надпочечная недостаточность), дефицитные состояния (гиповитаминоз витаминов В, фолиевой кислоты, недостаточность аминокислот для синтеза компонентов лейкоцита). Опухолевые процессы в костном мозге также оказывают негативное действие на дифференцировку лейкоцитов. Ионизирующее излучение затрагивает все ростки кроветворения. - Усиленное разрушение лейкоцитов.
Данный вариант лейкопении у детей крайне редкий. Суть патологического процесса заключается в продукции организмом антилейкоцитарных антител, которые разрушают лейкоциты. Большие дозы радиации тоже могут вызывать разрушение лейкоцитов. - Перераспределительная лейкопения.
Это лейкопении, которые возникают в результате шоковых состояний, тяжелой мышечной работы, феномена краевого стояния лейкоцитов. В данном случае лейкоциты не исчезают из кровеносного русла полностью, а временно его покидают, находясь в капиллярах мышц, почек, лёгких. - Повышенная потеря лимфоцитов.
Происходит при ожогах больших участков тела, гнойных процессах, наличии свищей лимфатических сосудов, лимфорее (нарушение целостности лимфатических сосудов). - Лейкопения в результате гемоделюции (разведение крови).
Этот вид относительной лейкопении встречается крайне редко и является результатом чрезмерной заместительной инфузионной терапии.
Клиническая картина
Симптомы лейкопении у детей зависят от формы заболевания и остроты патологического процесса.
Основными признаками развития лейкопении есть нарастающее снижение иммунитета у ребенка. Проявляется это состояние частыми инфекционными процессами, такими как пневмонии, стоматиты, гингивиты, пародонтит, фарингиты, гнойничковые заболевания кожи. Ребёнок значительно отстаёт в развитии от своих сверстников. Инфекционные болезни, которые переносит ребёнок, протекают в тяжелой форме и часто дают осложнения.
Крайней степенью лейкопении у детей является агранулоцитоз. Выделяют два вида этого патологического состояния: иммунный и миелотоксический.
Иммунный агранулоцитоз у детей чаще всего возникает вследствие токсического действия медикаментов. Развивается остро, через несколько часов после приема миелотоксических препаратов. Для начала болезни характерна высокая температура тела и быстрое присоединение сопутствующих инфекций (фарингит, гингивит, грибковые заболевания ротовой полости и носоглотки). Типичным симптомом есть некротическая ангина, места некроза часто кровоточат. Возможно развитие пневмонии, которая осложняется абсцессом лёгких. В крови отмечается лейкопения и абсолютный агранулоцитоз. Остальные клетки крови остаются в пределах нормы. Основным и самым опасным осложнением иммунного агранулоцитоза есть сепсис.
Одним из поводов назначить ребенку дополнительные исследования, является низкий уровень незрелых гранулоцитов в анализе крови: http://krasnayakrov.ru/analizy-krovi/nezrelyie-granulotsityi-v-analize-krovi-vazhnyiy.html
Миелотоксический агранулоцитоз у детей развивается внезапно, без видимой причины. В крови резко снижается количество лейкоцитов, ретикулоцитов и тромбоцитов. При этом характерно отсутствие каких-либо клинических проявлений. Первыми признаками болезни являются повышение температуры, некротическая ангина, стоматит, геморрагический синдром. Клинические проявления данной формы острого агранулоцитоза у детей свидетельствуют о развитии глубоких изменений в клеточном составе крови и значительном поражении костного мозга.
Важно отметить ещё один вид лейкопении, это постинфекционная лейкопения. Наиболее часто встречается лейкопения у детей после гриппа. Это кратковременный процесс и после освобождения организма от вируса на фоне адекватного лечения показатели крови самостоятельно нормализуются без особой коррекции.
Диагностика лейкопении
Первым диагностическим показателем при лейкопении есть общий анализ крови с лейкоцитарной формулой. Важными показателями в анализе крови есть абсолютный уровень нейтрофилов, лейкоцитарная формула и количество эритроцитов и тромбоцитов. У детей основным показателем в общем анализе крови есть лейкоцитарная формула, так как важно определить соотношение всех форменных элементов. Если данного метода недостаточно, то исследуют спинномозговой пунктат.
Дополнительными методами диагностики могут быть биохимический анализ крови и маркеры вирусных гепатитов.
Лабораторные показатели, указывающие на лейкопению, следующие:
- снижение уровня лейкоцитов до 4,5 г/л (при нормальном соотношении к ним лимфоцитов);
- нейтропения – снижение уровня гранулоцитов меньше 1,5 г/л. Тяжесть патологического процесса напрямую зависит от числа гранулоцитов.
- увеличение лимфоцитов в крови;
Стоит обратить внимание, что диагностика у детей напрямую зависит от их возраста. Стоит обратить особое внимание на детей в возрасте 6 месяцев и 6 лет, так как в этот период происходит физиологические изменения соотношений гранулоцитов к лимфоцитам, что ошибочно может быть принято за патологию.
Лечение лейкопении у детей
Не каждое снижение лейкоцитов в крови требует терапевтического вмешательства. Обязательным есть лечение лейкопении с нарушением функции костного мозга. Объёмы и методы лечения напрямую зависят от степени выраженности патологического процесса.
К лечебным мероприятиям при лейкопении относят:
- изоляция пациента (детей помещают в изоляторы);
- исключение цитостатиков и ионизирующего облучения;
- постоянная санация кожи и слизистых оболочек.
Медикаментозное лечение включает:
- использование физиологических стимуляторов образования лейкоцитов;
- антибиотикотерапия бактериальных осложнений (используют антибиотики широкого спектра действия);
- при поражении кишечника используют внутривенное питание больных;
- использование кортикостероидов показано при иммунном происхождении лейкопении.
После перенесенной лейкопении ребенок нуждается в диспансерном наблюдении, во время которого проводят мониторинг уровня лейкоцитов в крови.
Стоит заметить, что у грудных детей присутствует явление транзиторной лейкопении, когда снижение уровня лейкоцитов не вызывает патологических состояний и не нуждается в коррекции. Явление подобной лейкопении у ребенка другой, более старшей возрастной группы, является патологией и требует терапевтического вмешательства.
Профилактика
Профилактика лейкопении проводиться лишь в случае известной причины её возникновения.